Comment vivre lorsque votre quotidien est rythmé par des séances de dialyse et des rendez-vous médicaux constants ? Fatigue permanente, inconfort et restrictions alimentaires transforment chaque jour en un défi.
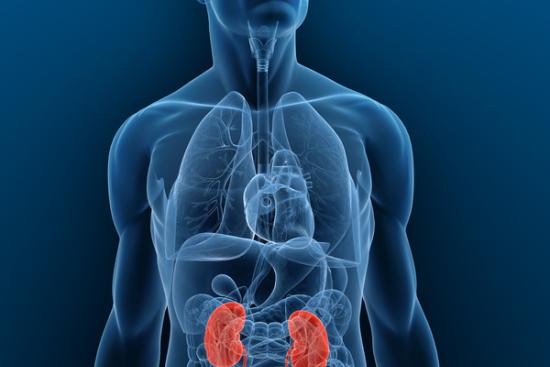
Pour de nombreux patients atteints d'insuffisance rénale, la greffe des reins en Turquie représente bien plus qu'une intervention chirurgicale : c'est une véritable chance de retrouver une vie normale et de reprendre le contrôle de sa santé et de ses projets.
Mais cette étape soulève des questions essentielles : où réaliser la transplantation ? À quel spécialiste se confier ? Comment garantir un suivi médical sûr, surtout lorsqu'on envisage un traitement à l'étranger ?
Aujourd'hui, grâce aux avancées médicales et à l'expertise des équipes médicales en Turquie, la greffe des reins offre une véritable opportunité de retrouver autonomie et qualité de vie, même pour les patients en insuffisance rénale avancée.
Prix de la greffe d'un rein à Istanbul, Turquie
Vous souffrez d'une pathologie rénale ? Bénéficiez d'une consultation en ligne gratuite avec nos spécialistes. Pour un devis personnalisé et les tarifs les plus compétitifs à Istanbul, Ankara ou Izmir, contactez-nous. Nous nous chargeons de vous mettre en relation avec les meilleures cliniques et de négocier les meilleures conditions.
Pays | Prix d'un rein greffé |
Les États-Unis d'Amérique | 100.000 € |
France | 80.000 € |
Espagne | 62.000 € |
Turquie (via Turquie Santé) | À partir de 17.500 € |
Risques et effets secondaires
- Rejet de l'organe.
- Saignement.
- Infection.
- Douleur.