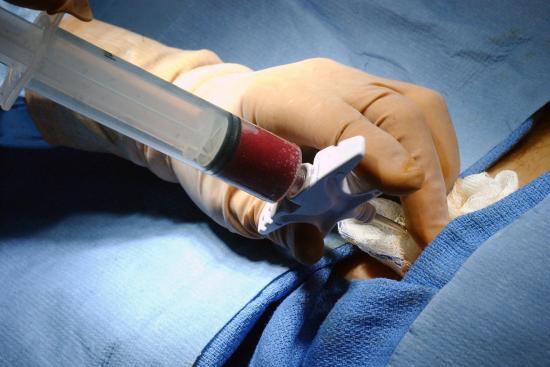
La médula ósea es el núcleo del hueso. Se trata de un tejido esponjoso que se encuentra en el interior de todos los huesos. En el cuerpo hay dos tipos de médula ósea: la médula ósea blanca, que se encuentra en los huesos largos, como el fémur, y la médula ósea roja, que se encuentra en los huesos cortos, como el astrágalo.
La función principal de la médula ósea es producir componentes sanguíneos, como glóbulos blancos y rojos y plaquetas. Sin embargo, si esta parte del cuerpo deja de cumplir su función, pueden aparecer diversas enfermedades. Algunas de estas enfermedades, como el cáncer de sangre, pueden requerir un trasplante de médula ósea para ser tratadas.
- Personas que padecen problemas de inmunodeficiencia.
- Personas que padecen ciertos cánceres.
- Personas que padecen insuficiencia de médula ósea.
- Personas con moléculas de hemoglobina anormales.
- Rechazo del trasplante.
- 2 meses.
- 70%
Trasplante de médula ósea en Turquía: costos y revisiones
Además de la implantación, el coste de un trasplante de médula ósea en Turquía incluye la duración de la estancia hospitalaria antes y después de la operación. También incluye los tratamientos administrados durante este período, así como los exámenes y valoraciones. Nuestras clínicas en Turquía y Estambul te ofrecen la mejor atención y apoyo durante tu estancia, además de ofrecerte los mejores precios.
Un presupuesto personalizado y una consulta gratuita para asesoramiento médico están disponibles en el siguiente enlace. También puede leer las reseñas de nuestros pacientes para obtener más información.
Las mejores clínicas con reseñas verificadas

- Hospital multiespecializado
- 7 quirófanos
- Capacidad é de 170 camas.
¿Qué es un trasplante de médula ósea?
Un trasplante de médula ósea implica reemplazar las células de la médula ósea del paciente, llamadas células madre, con células de un donante sano y compatible. Estas células madre hematopoyéticas son las responsables de la producción de glóbulos rojos, blancos y plaquetas. El propósito de este trasplante es brindar a los pacientes la oportunidad de reconstruir sangre nueva.
El trasplante se puede realizar en personas cuya médula ósea ha sido destruida por enfermedades y sus tratamientos, como la quimioterapia y la radioterapia. Este procedimiento se puede realizar tanto en adultos como en niños, dependiendo de la enfermedad y estado de salud del paciente.
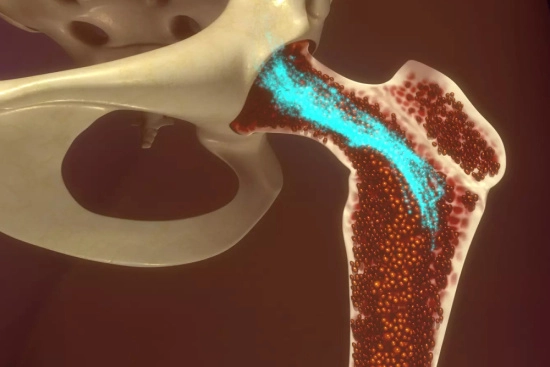
Tipos de trasplantes de células madre
Los oncólogos han desarrollado diferentes tipos de trasplantes de células madre . Dependiendo del estado del paciente y de su elección, el médico puede realizar tres tipos de trasplantes:
- Trasplante autólogo: Las células se extraen del propio paciente.
- Trasplante alogénico : las células provienen de un donante sano y compatible.
- Trasplante de intensidad reducida: misma intervención que para el alotrasplante, excepto que la quimioterapia es más débil.
Existe un cuarto tipo que es más raro que los otros tres, llamado isoinjerto o injerto singénico. Para este trasplante, las células provienen de un gemelo idéntico (mismos antecedentes genéticos y tipos de tejido).
¿Cuándo realizarse un implante de médula ósea?
El trasplante de células madre realizado a partir de la médula de un donante o de un miembro de la familia, también llamado alotrasplante, es el más utilizado de los otros tipos. Está indicado como tratamiento para determinadas enfermedades de la sangre, entre ellas:
- Leucemia
- Linfomas
- Mielodisplasias
- Mieloma
También está indicado para personas que padecen aplasia o hemoglobinopatía. El trasplante es de gran importancia, porque la ausencia o insuficiencia de los glóbulos rojos provoca anemia, para los glóbulos blancos provoca diversas y variadas infecciones y para las plaquetas provoca sangrado.
Proceso de implantación de células madre en Estambul
Antes de proceder a esta cirugía, el paciente será hospitalizado en Estambul durante 15 días y deberá someterse a un tratamiento llamado tratamiento de acondicionamiento. Por tanto, el paciente deberá recibir una dosis elevada de quimioterapia o radioterapia. El objetivo es eliminar las células afectadas y enfermas para dejar espacio para la nueva médula.
El trasplante se realiza con una infusión, como una transfusión. Las células madre hematopoyéticas trasplantadas difunden en la sangre y quedarán alojadas en la médula ósea.
Después de 30 a 50 días del trasplante, el paciente puede ser dado de alta del hospital, pero será necesario realizar un seguimiento hasta el día 100 después de la implantación. El médico debe controlar el progreso del trasplante y asegurarse de que no haya rechazo del mismo.
Riesgos de rechazo y complicaciones de la implantación de células madre
Las complicaciones más comunes que los médicos pueden enfrentar después de un trasplante de médula ósea y la enfermedad de injerto contra huésped. Este tipo de rechazo se caracteriza por un ataque al cuerpo del receptor por parte de las células inmunocompetentes del donante. Este efecto secundario afecta a varias partes del cuerpo del paciente, como la piel y el tracto digestivo.
Para disminuir el riesgo de rechazo, los médicos recetan inmunosupresores. El objetivo de este medicamento es limitar la respuesta inmune y disminuir el nivel de anticuerpos creados.
Tasa de éxito y esperanza de vida después de un trasplante de médula ósea
La tasa de éxito después de un año de un alotrasplante se estima en un 70% para pacientes adultos y un 80% para niños. Cuando las células no son de un familiar, la esperanza de vida baja al 50%.
Sin un trasplante de médula ósea, la tasa de supervivencia de una persona con leucemia mielógena aguda (LMA) es de sólo unas pocas semanas. Con este tratamiento, entre el 65 y el 70% de las personas con AML logran la remisión completa. Sin embargo, las personas mayores de 60 años tienen una tasa de respuesta más baja y normalmente solo viven 3 años después del trasplante.
Comparte esta página
En general, se considera que un hermano es el donante ideal y más compatible para un trasplante de médula ósea. Los trasplantes de donantes emparentados pueden alcanzar una tasa de éxito del 100%. Esto se debe a la compatibilidad genética de ambas partes, que viene determinada por unos marcadores tisulares humanos denominados antígenos leucocitarios humanos (HLA). No obstante, en determinadas situaciones puede recurrirse a donantes no emparentados con compatibilidad parcial, aunque ello puede requerir una elevada supervisión médica para evitar el riesgo de rechazo.
Las principales técnicas utilizadas para extraer médula ósea son :
- Biopsia: mediante una aguja introducida en el hueso.
- Aspiración: punción del hueso ilíaco.
- Aféresis: extracción de células madre de la sangre periférica